1. ¿Qué es la psoriasis?
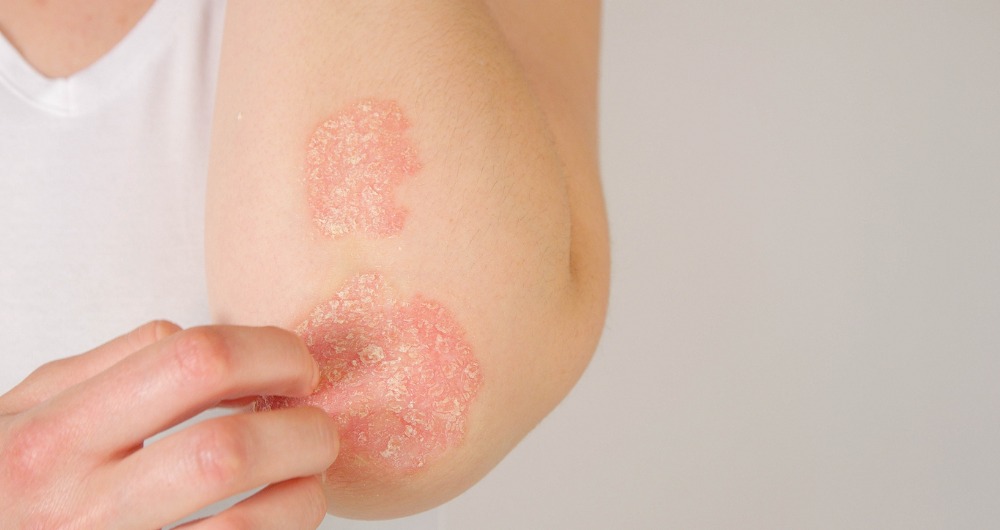
La psoriasis es una enfermedad inflamatoria crónica de la piel de origen autoinmunitario que produce lesiones escamosas engrosadas e inflamadas que pican, sobre todo en las rodillas, los codos, el tronco y el cuero cabelludo. Es una enfermedad común y de larga duración (crónica) que no tiene cura. Tiende a tener ciclos, con brotes que duran semanas o meses y que luego disminuyen o incluso entran en remisión. No es contagiosa, aunque sí puede ser hereditaria.
2. ¿Cuáles son sus causas?
Aunque no se conocen las causas exactas, se sabe que la psoriasis es una enfermedad inflamatoria autoinmune que tiene su origen en un trastorno del sistema inmunológico. Los investigadores creen que tanto la genética como los factores ambientales juegan un papel importante. Lo que significa que se desarrolla en una persona propensa a tener la enfermedad por los genes que ha heredado de sus padres, pero se necesita un factor desencadenante que ponga en marcha todo el proceso.
En el caso de la psoriasis, el descontrol del sistema inmunológico provoca que las cé – lulas de la última capa de la piel, los queratinocitos, crezcan mucho más rápido de lo normal: cada 3-4 días en lugar de cada 28 días, como ocurre con las células de una persona sin psoriasis, dando lugar a las placas psoriásicas.
3. ¿Cuáles son los síntomas?
Los signos y síntomas de la psoriasis son diferentes para cada persona. Los más frecuentes son:
- Manchas rojas en la piel cubiertas con escamas gruesas y plateadas
- Pequeños puntos escamados
- Piel seca y agrietada que puede sangrar
- Picazón, ardor o dolor
- Uñas engrosadas, picadas o acanaladas
- Articulaciones inflamadas y rígidas
Las manchas de psoriasis pueden ir desde unos pocos puntos de escamas similares a la caspa hasta erupciones que abarcan zonas grandes. Las áreas más comúnmente afectadas son la espalda lumbar, los codos, rodillas, piernas, las plantas de los pies, el cuero cabelludo, la cara y las palmas de las manos.
4. ¿Qué tipos de psoriasis existen?
- Psoriasis en placas
La psoriasis en placas es la forma más frecuente. Produce parches secos, elevados y rojos en la piel (lesiones) cubiertos de escamas plateadas. Las placas pueden picar o ser sensibles, y puede haber pocas o muchas. Suelen aparecer en los codos, las rodillas, la espalda lumbar y el cuero cabelludo.
- Psoriasis en las uñas
La psoriasis puede afectar las uñas de las manos y los pies, ocasionando crecimiento anormal y cambios de color. Las uñas psoriásicas pueden aflojarse y separarse del lecho ungueal (onicolisis).
- Psoriasis en gotas
Este tipo afecta principalmente a niños y adultos jóvenes. En general, se desencadena por una infección bacteriana, como la amigdalitis estreptocócica. Está marcada por pequeñas lesiones escamosas en forma de gota en el tronco, los brazos o las pierna
- Psoriasis inversa
Esta afecta principalmente a los pliegues de la piel de la ingle, los glúteos y los senos. La psoriasis inversa provoca parches suaves de piel roja que empeoran con la fricción y la sudoración.
- Psoriasis pustulosa
Esta forma excepcional de psoriasis causa lesiones claramente definidas y llenas de pus que se producen en parches generalizados (psoriasis pustular generalizada) o en áreas más pequeñas de las palmas de las manos o las plantas de los pies.
- Psoriasis eritrodérmica
La psoriasis eritrodérmica, puede abarcar todo el cuerpo con una erupción roja y con descamación, que puede provocar picazón o ardor intensos.
- Artritis psoriásica
La artritis psoriásica provoca inflamación y dolor en las articulaciones, típicos de la artritis. A veces los síntomas de las articulaciones son el primer o único síntoma o signo de la psoriasis. Los síntomas varían entre leves y graves, puede afectar cualquier articulación. Puede causar rigidez y daños articulares progresivos que, en los casos más graves, pueden dar lugar a daños articulares permanentes.
5. ¿Cómo se diagnostica?
El diagnóstico de la psoriasis se realiza principalmente mediante la exploración física del paciente y se apoya básicamente en los signos clínicos, dado que estos suelen ser bastante evidentes. El médico, en principio, procederá únicamente a examinar las lesiones en la piel, uñas o cuero cabelludo y prescribir el tratamiento adecuado.
El médico podrá examinar la piel de otras áreas ya que las lesiones pueden aparecer en lugares poco visibles como genitales, pliegues axilares, inglés o pliego interglúteo, plantas de los pies o cuero cabelludo. En casos dudosos puede ser necesaria la realización de una biopsia cutánea en la cual el médico puede tomar una pequeña muestra de piel con la cual también podrá diagnosticar el tipo de psoriasis que padece. Por lo general, este diagnóstico lo realiza un dermatólogo.
6. ¿Cuáles son los riesgos para nuestra salud?
Cuando tienes psoriasis, los riesgos para la salud pueden ser más graves que los parches o las escamas secas con comezón que la condición puede dejarte en la piel. La psoriasis no es solo un trastorno de la piel. Las escamas, el picor y el problema estético son solo la punta del iceberg, ya que ese proceso inflamatorio está asociado también con el desarrollo de otras enfermedades y afecciones graves como las siguientes:
- Artritis psoriásica: causa dolor, rigidez e hinchazón en las articulaciones y cerca de estas.
- Afecciones oculares: conjuntivitis, blefaritis y uveítis
- Obesidad
- Diabetes tipo 2
- Presión arterial alta
- Enfermedades cardiovasculares
- Otras enfermedades autoinmunitarias: enfermedad celíaca, esclerosis y enfermedad de Crohn
- Afecciones de salud mental: baja autoestima y depresión
7. ¿Qué tratamientos existen?
Los tratamientos de la psoriasis tienen como objetivo detener el crecimiento tan acelerado de las células de la piel y eliminar las escamas. Las opciones incluyen cremas y ungüentos (terapia tópica), fototerapia y medicamentos orales o inyectados.
Los tratamientos que se utilicen dependen de la gravedad de la psoriasis y de la respuesta al tratamiento anterior. Es posible que tengas que probar diferentes medicamentos o una combinación de tratamientos antes de encontrar un enfoque que funcione para ti.
- Corticosteroides: Estos fármacos son los que se recetan con mayor frecuencia para tratar la psoriasis leve a moderada. Están disponibles como ungüentos, cremas, lociones, geles, espumas, sprays y champús. Es posible que el médico te recete una crema o un ungüento de corticosteroides más fuerte: triamcinolona, clobetasol para las zonas más pequeñas, menos sensibles o más difíciles de tratar. El uso prolongado o el uso excesivo de corticosteroides fuertes pueden volver la piel más fina.
- Análogos de la vitamina D: Las formas sintéticas de vitamina D, como el calcipotrieno y el calcitriol retardan el crecimiento de las células de la piel. Este tipo de fármaco puede utilizarse solo o con corticosteroides tópicos.
- Retinoides: El tazaroteno está disponible en forma de gel y crema y se aplica una o dos veces al día. Los efectos secundarios más frecuentes son la irritación de la piel y el aumento de la sensibilidad a la luz. El tazaroteno no se recomienda si estás embarazada o en período de lactancia, o si tienes intención de quedar embarazada.
- Ácido salicílico: Los champús de ácido salicílico y las soluciones para el cuero cabelludo reducen la descamación de la psoriasis del cuero cabelludo. Puede utilizarse solo o para mejorar la capacidad de otros medicamentos de penetrar más fácilmente en la piel.
- Alquitrán de hulla (coal tar): El alquitrán de hulla reduce la descamación, la picazón y la inflamación. Está disponible con o sin receta médica en varias formas, como champú, crema y aceite. Estos productos pueden irritar la piel. También son engorrosos, manchan la ropa y la ropa de cama, y pueden tener un fuerte olor. No se recomienda para mujeres embarazadas o en período de lactancia.
- Fototerapia: La fototerapia es un tratamiento de primera línea para la psoriasis de moderada a grave, y se indica sola o combinada con medicamentos. Se trata de la exposición de la piel a cantidades controladas de luz natural o artificial. Es necesario repetir los tratamientos.
- Luz solar: Las exposiciones breves y diarias a la luz del sol (helioterapia) podrían mejorar la psoriasis. Antes de comenzar un régimen de luz solar, pregúntale al médico cuál es la manera más segura de usar la luz natural para el tratamiento de la psoriasis.
- Psoraleno más luz ultravioleta A (PUVA): Este tratamiento consiste en tomar un medicamento sensibilizante a la luz (psoraleno) antes de la exposición a la luz UVA. La luz penetra en la piel con mayor profundidad que la luz UVB, y el psoraleno mejora la respuesta de la piel a la exposición a la luz UVA. Este tratamiento de mayor agresividad mejora la piel de manera uniforme y se usa en casos graves.
- Medicamentos orales o inyectables
Si tienes psoriasis de moderada a grave u otros tratamientos no han funcionado, el médico puede recetar medicamentos orales o inyectados (sistémicos). Debido al potencial de efectos secundarios graves, algunos de estos medicamentos se usan solo por períodos breves y pueden alternarse con otros tratamientos.
- Esteroides: Si tienes algunos parches de psoriasis pequeños y persistentes, el médico podría sugerir una inyección de triamcinolona directamente en las lesiones.
- Retinoides: La acitretina y otros retinoides son pastillas que se utilizan para reducir la producción de células de la piel. Los efectos secundarios pueden incluir piel seca y dolor muscular. Estos medicamentos no se recomiendan cuando estás embarazada o amamantando, o si tienes la intención de quedar embarazada.
- Metotrexato: El metotrexato, que se suele administrar semanalmente como una dosis oral única, disminuye la producción de células de la piel y suprime la inflamación. Puede causar malestar estomacal, pérdida de apetito y fatiga. Las personas que toman metotrexato a largo plazo necesitan pruebas continuas para controlar sus recuentos sanguíneos y la función hepática. No se recomienda este medicamento durante la lactancia.
- Medicamentos biológicos: Estos medicamentos, generalmente administrados por inyección, alteran el sistema inmunitario de una manera que interrumpe el ciclo de la enfermedad y mejora los síntomas y signos en unas semanas. Varios de estos medicamentos están aprobados para el tratamiento de la psoriasis moderada a grave en personas que no han respondido a las terapias de primera línea. Las opciones terapéuticas se están expandiendo rápidamente. Los ejemplos incluyen etanercept , infliximab, adalimumab , ustekinumab , secukinumab e ixekizumab. Estos tipos de medicamentos son costosos y pueden o no estar cubiertos por planes de seguro médico.
Los biológicos deben usarse con precaución porque conllevan el riesgo de inhibir el sistema inmunitario, de manera que aumenta el riesgo de infecciones graves. en particular, las personas que siguen estos tratamientos deben someterse a una prueba de detección de tuberculosis.
- Medicina alternativa
Existen distintas terapias alternativas que afirman aliviar los síntomas de la psoriasis, como dietas especiales, cremas, suplementos alimenticios y plantas medicinales. No está comprobada la eficacia de ninguno de estos tratamientos. Pero algunas terapias alternativas se consideran generalmente seguras y podrían reducir la comezón y la descamación en personas con psoriasis leve a moderada.
- Crema de extracto de sábila: La crema con extracto de sábila, tomado de la planta de sábila, puede reducir el enrojecimiento, la descamación, la picazón y la inflamación. Es posible que necesites usar la crema varias veces al día durante un mes o más para mejorar la piel.
- Suplementos de aceite de pescado: La terapia oral de aceite de pescado usada en combinación con la terapia UVB podría reducir la cantidad de piel afectada. Aplicar aceite de pescado a la piel afectada y cubrirla durante seis horas al día, en cuatro semanas podría mejorar la descamación.
- Aceites esenciales: Se ha demostrado que los aceites esenciales utilizados para la aromaterapia reducen el estrés y la ansiedad.
8. ¿Cómo mejorar la condición?
Siga estas medidas de cuidado personal para controlar mejor su psoriasis y sentirse mejor Báñese todos los días. Al bañarse todos los días, elimina las escamas y alivia la piel inflamada. Añada aceite de baño, avena coloidal y sales de Epsom al agua y póngase en remojo durante al menos 15 minutos. Use agua tibia y jabones suaves con aceites y grasas añadidas.
- Use crema humectante. Después de bañar – se, séquese con cuidado y aplique una crema humectante pesada a base de ungüento sobre la piel mientras esté húmeda. Para la piel muy seca, los aceites pueden ser preferibles ya que tienen más poder de permanencia que las cremas o lociones. Si la hidratación parece mejorar su piel, aplicar una a tres veces al día.
- Cubra las áreas afectadas durante la noche. Antes de irse a la cama, aplique una crema humectante a base de ungüento sobre la piel afectada y envuélvala con una envoltura de plástico. Cuando se despierte, quite el plástico y lave las escamas.
- Exponga la piel a pequeñas cantidades de luz solar. Pregunte a su médico sobre la mejor manera de utilizar la luz solar natural para tratar la piel. Una cantidad controlada de luz solar puede mejorar la psoriasis, pero demasiado sol puede desencadenar o empeorar los brotes. Proteja la piel que no está afectada con un protector solar con un factor de protección solar (FPS) de al menos 30.
- Aplique crema o ungüento medicinal. Aplique una crema o ungüento que contenga hidrocortisona o ácido salicílico para reducir la picazón y la descamación. Si tiene psoriasis del cuero cabelludo, pruebe un champú medicinal que contenga alquitrán de hulla.
- Evite los desencadenantes de la psoriasis. Observe qué es lo que desencadena su psoriasis y tome medidas para prevenirlo o evitarlo. Las infecciones, las lesiones en la piel, el estrés, el tabaquismo y la exposición solar intensa pueden empeorar la psoriasis.
- Evite ciertas prendas de lana o fibras artificiales, así como el abrigo excesivo, pueden aumentar la picazón. Es mejor elegir, si es posible, tejidos naturales.
- Cuide y trate las infecciones: Otitis, amigdalitis, gripes… La presencia de bacterias puede exacerbar la psoriasis.
- Evite consumir alcohol. El consumo de alcohol puede reducir la eficacia de algunos tratamientos.
¿Tienes más preguntas sobre la psoriasis? Te invitamos a conocer la Asociación Puertorriqueña de Ayuda al Paciente de Psoriasis, una fundación cuya misión es que el paciente de psoriasis se acepte, maneje y se empodere para asumir una vida en libertad.